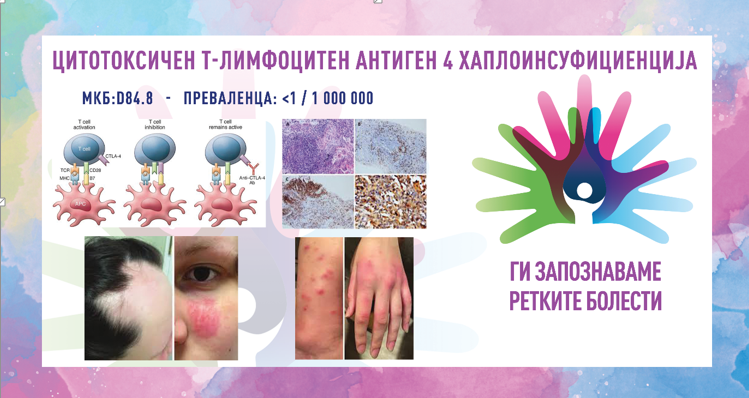
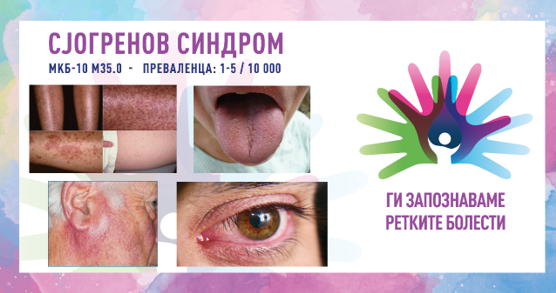
Во рамките на 8. сезона на националната кампања „Ги запознаваме ретките болести“, што ја изведува здружението „Ретко е да си редок“, секој ден од февруари ќе објавуваме по еден текст за различни ретки состојби од кои заболуваат граѓаните во Македонија.
РУБИНШТАЈН–ТАЈБИ СИНДРОМ/ RUBINSTEIN–TAYBI SYNDROME
MKБ-10 Q87.24
ПРЕВАЛЕНЦА – забележана кај приближно 1/125 000 – 300 000 живородени деца.
ВОВЕД
Рубинштајн–Тајби синдром (РТС) е ретка конгенитална генетска состојба која настанува поради мутација или делеција на CREBBP, кој се наоѓа на хромозомот 16, и/или генот EP300, лоциран на хромозом 22. Се карактеризира со карактеристичен фенотип, интелектуална попреченост и мултисистемски зафат. Често се јавува како „de novo“ појава. Луѓето со оваа состојба имаат зголемен ризик од развивање бенигни тумори, карциноми, лимфом и леукемија.
Синдромот првпат е опишан во 1963 година од страна на педијатрите Џек Рубинштајн и Хушанг Тајби, кои ги забележале типичните широки палци на рацете и нозете во комбинација со краниофацијални аномалии и когнитивен дефицит и го нарекле Broad Thumb-Hallux Syndrome (Синдром на широки палци), но подоцна медицинската заедница го именувала по нив. Најголемиот број на случаи се спорадични без претходна фамилијарна анамнеза. Се јавува подеднакво и кај двата пола.
Синдромот има значајно клиничко и јавно-здравствено значење поради потребата од долгорочен медицински надзор, рана интервенција и мултидисциплинарен пристап. Клиничкиот спектар е широк, што бара индивидуален дијагностички и терапевтски пристап кај секој пациент.
ЕТИОЛОГИЈА
Во најголем дел од случаите, Рубинштајн–Тајби синдромот се јавува како резултат на патогени варијанти или делеции во генот CREBBP, кој се наоѓа на хромозом 16p13.3. Овој ген кодира КРЕБ-врзувачки протеин (CBP) – транскрипциски коактиватор со хистон-ацетилтрансферазна активност, неопходен за регулирање на растот и делбата на клетките и е од суштинско значење за нормалниот развој на плодот. Ако има мутација и делеција на една копија од CREBBP, тогаш се намалува создавањето на КРЕБ-врзувачки протеин. Намалувањето на количината на овој протеин го нарушува нормалниот развој пред и по раѓањето, што доведува до знаци и симптоми на Рубинштајн–Тајби синдром. Мутациите во генот EP300, лоцирани на хромозом 22q13.2, се одговорни за мал процент на случаи на Рубинштајн–Тајби синдромот (околу 5–10% случаи) и играат клучна улога во ембрионалниот развој, клеточната диференцијација и контролата на растот. Овие мутации резултираат со губење на една копија на генот во секоја клетка, со што се намалува количеството на протеинот p300 и тоа за половина. Некои мутации доведуваат до производство на многу кратка, нефункционална верзија на протеинот p300 која влијае врз нарушена регулација на клеточниот циклус, абнормална диференцијација на клетките и дефекти во органогенезата. Сите овие механизми објаснуваат зошто Рубинштајн–Тајби синдромот се манифестира со широк спектар на клинички симптоми и зошто постои зголемен ризик од појава на бенигни и малигни неоплазми, вклучувајќи менингиоми, леукемии и лимфоми.
СИМПТОМИ И ДИЈАГНОСТИЦИРАЊЕ
Клиничката слика на Рубинштајн-Тајби синдромот е изразито варијабилна и може значително да се разликува од пациент до пациент, но во најголем број случаи се забележува зафаќање на повеќе органски системи. Карактеристичните краниофацијални особености често овозможуваат рано клиничко препознавање на синдромот. Кај овие пациенти неретко се присутни и:
клиндактилија и пошироки прсти, особено палците на рацете и нозете;
нарушувања во подвижноста на зглобовите кои варираат од изразена хипермобилност до појава на контрактури ;
хирзутизам;
срцеви дефекти на меѓукоморната или меѓукоморната преграда, отворен дуктус артериозус, како и посложени конгенитални срцеви мани;
„ren accesorius“ (присуство на дополнителен бубрег) или други ренални нарушувања;
интелектуална попреченост, најчесто од лесен до умерен степен;
епилептични напади и генерализирана мускулна хипотонија, која дополнително го усложнува моторниот развој во раното детство;
низок раст кој е забележлив по раѓањето;
побавен развој на когнитивните способности, особено во однос на моторните и говорните вештини;
ниско поставени уши или малформирани уши;
птоза на очен капак;
катаракта;
микроцефалија;
тесна, мала уста и проминентен нос со широка основа;
долги трепки, дебели и сводести веѓи со нагласен изглед;
почести респираторни инфекции;
во некои случаи, анестезијата може да биде опасна кај лицата со синдромот Рубинштајн–Тајби поради респираторен дистрес и/или неправилен пулс.
Рубинштајн–Тајби синдромот се дијагностицира со физикален преглед, лабораториски анализи на крв и генетски тестови. Типичниот фенотип, кој вклучува карактеристични краниофацијални особености, широки палци на рацете и нозете, како и задоцнет раст и развој, често овозможува рано клиничко сомневање за синдромот уште во неонаталниот или раниот детски период. Сепак, поради варијабилноста на клиничката слика, дефинитивната дијагноза бара генетска потврда.
Дијагностицирањето вклучува низа дополнителни испитувања насочени кон проценка на зафатеноста на поединечните органски системи. Во тој контекст, ехокардиографијата е неопходна за откривање на евентуални конгенитални срцеви мани, додека ултразвучниот преглед на абдоменот се користи за проценка на бубрежните и другите абдоминални аномалии. Офталмолошките и аудиолошките прегледи се исто така составен дел од дијагностичкиот алгоритам, со цел навремено препознавање на нарушувања на видот и слухот, кои се чести кај оваа популација. Невролошката проценка, како и развојната и психолошката евалуација, придонесуваат за целосна проценка на когнитивното и моторното функционирање.
Молекуларно-генетската дијагностика има централна улога и се насочува кон идентификација на патогени варијанти во гените CREBBP и EP300. За таа цел се применуваат техники како MLPA и array-компаративна геномска хибридизација (array-CGH), кои овозможуваат детекција на субмикроскопски делеции и дупликации во регионот на CREBBP генот. Кај пациентите кај кои со овие методи не се детектира структурна промена, се применува секвенционирање од нова генерација (NGS), кое овозможува идентификација на точкасти мутации и мали инсерции или делеции во CREBBP и EP300 гените. Овој пристап значително ја зголемува дијагностичката сензитивност и овозможува прецизна генетска карактеризација на синдромот.
Диференцијалната дијагноза на Рубинштајн–Тајби синдромот опфаќа други генетски состојби кои се карактеризираат со интелектуална попреченост и краниофацијални аномалии. Меѓу нив особено значајни се Cornelia de Lange синдромот, кој се одликува со слични лицеви карактеристики и развојно задоцнување, како и Kabuki синдромот, кај кој се среќаваат карактеристични фацијални црти и мултисистемски аномалии. Smith–Lemli–Opitz синдромот, како метаболичко генетско нарушување, исто така влегува во диференцијалната дијагноза поради преклопување на одредени фенотипски карактеристики.
ПОСЛЕДИЦИ
Последиците, најчесто зависат од тоа кој дел од телото е засегнат и можат да вклучуваат проблеми со хранење кај доенчињата, постојани и повторени инфекции на увото и губење на слухот, проблеми со обликот на срцето, абнормално чукање на срцето, како и лузни на кожата, како и од навременоста и квалитетот на применетите медицински и рехабилитациски интервенции. Раното препознавање на синдромот и воведувањето на соодветен мултидисциплинарен третман значително придонесуваат за подобрување на функционалниот исход и намалување на ризикот од долгорочни компликации.
И покрај присутната интелектуална попреченост и хроничните здравствени предизвици, поголемиот дел од лицата со Рубинштајн-Тајби синдромот достигнуваат зрелост. Со соодветна медицинска грижа, рехабилитациска поддршка и адаптирани образовни програми, многу пациенти можат да развијат практични и социјални вештини кои им овозможуваат постигнување одреден степен на функционална самостојност и подобар квалитет на живот. Континуираната поддршка од семејството, здравствените и социјалните служби останува клучен фактор за долгорочната адаптација и интеграција на овие лица во заедницата.
ТРЕТМАН
Иако не постои специфичен третман за синдромот Рубинштајн–Тајби, сепак долгорочното и редовно следење од страна на мултидисциплинарен тим (педијатар, клинички генетичар, кардиолог, невролог, нефролог, ортопед, офталмолог) е неопходно за оптимален менаџмент на синдромот. Терапевтскиот пристап е исклучиво симптоматски и се заснова на мултидисциплинарен менаџмент, кој има за цел да го подобри функционалниот капацитет, квалитетот на живот и долгорочната прогноза на пациентите. Раната интервенција има клучна улога, особено во детскиот период и опфаќа програми за рехабилитација и специјално образование за лицата со попреченост, индивидуализирани образовни програми, прилагодени на когнитивните способности и потребите на секој пациент, психолошка поддршка и когнитивно-бихејвиорална терапија. Ваквиот холистички пристап претставува основа за сеопфатен и ефективен третман на лицата со Рубинштајн–Тајби синдром. Се препорачува оперативен третман за срцеви дефекти, слух и офталмолошки заболувања. Сепак генетското советување е препорачливо за сите семејства, бидејќи ризикот за повторување кај родители без детектирана мутација е под 1%, додека кај засегнат родител изнесува 50%.

SINDROMA RUBINSTEIN-TAYBI / RUBINSTEIN-TAYBI SYNDROME
ICD-10 Q87.24
PREVALENCA – vërehet te afërsisht 1 në 125 000 – 300 000 të porsalindur të gjallë.
HYRJE
Sindroma Rubinstein-Taybi (RTS) është një gjendje e rrallë gjenetike kongjenitale që shkaktohet nga mutacioni ose delecioni i gjenit CREBBP, i cili ndodhet në kromozomin 16, dhe/ose gjenit EP300, i lokalizuar në kromozomin 22. Ajo karakterizohet nga një fenotip tipik, paaftësi intelektuale dhe përfshirje multisistemike. Shpesh paraqitet si një dukuri “de novo”. Personat me këtë sindromë kanë rrezik të rritur për zhvillimin e tumoreve beninje, karcinomave, limfomës dhe leukemisë.
Sindroma u përshkrua për herë të parë në vitin 1963 nga pediatrët Jack Rubinstein dhe Hooshang Taybi, të cilët vunë re gishtërinj të mëdhenj dhe të gjerë të duarve dhe këmbëve, të shoqëruar me anomali kraniofaciale dhe deficit kognitiv, dhe e quajtën Broad Thumb-Hallux Syndrome (Sindroma e gishtave të gjerë). Më vonë, komuniteti mjekësor e emërtoi sipas tyre. Shumica e rasteve janë sporadike, pa anamnezë familjare paraprake. Prek në mënyrë të barabartë të dy gjinitë.
Sindroma ka rëndësi të madhe klinike dhe të shëndetit publik për shkak të nevojës për ndjekje afatgjatë mjekësore, ndërhyrje të hershme dhe qasje multidisiplinare. Spektri klinik është i gjerë, çka kërkon qasje diagnostike dhe terapeutike individuale për çdo pacient.
ETIOLOGJIA
Në shumicën e rasteve, sindroma Rubinstein–Taybi shfaqet si rezultat i varianteve patogjene ose delecioneve në gjenin CREBBP, i vendosur në kromozomin 16p13.3. Ky gjen kodon proteinën lidhëse CREB (CBP) – një koaktivator transkriptimi me aktivitet histon-acetiltransferazë, i domosdoshëm për rregullimin e rritjes dhe ndarjes qelizore dhe thelbësor për zhvillimin normal fetal. Mutacioni ose delecioni i një kopjeje të CREBBP çon në ulje të prodhimit të kësaj proteine, duke prishur zhvillimin normal para dhe pas lindjes, gjë që shkakton shenjat dhe simptomat e sindromës Rubinstein–Taybi.
Mutacionet në gjenin EP300, të lokalizuara në kromozomin 22q13.2, janë përgjegjëse për një përqindje të vogël të rasteve (rreth 5–10%) dhe luajnë rol kyç në zhvillimin embrional, diferencimin qelizor dhe kontrollin e rritjes. Këto mutacione rezultojnë në humbjen e një kopjeje të gjenit në çdo qelizë, duke reduktuar sasinë e proteinës p300 në gjysmë. Disa mutacione çojnë në prodhimin e një forme shumë të shkurtër dhe jofunksionale të proteinës p300, e cila ndikon në çrregullimin e ciklit qelizor, diferencimin jonormal të qelizave dhe defekte në organogjenezë. Këta mekanizma shpjegojnë spektrin e gjerë klinik dhe rrezikun e shtuar për neoplazi beninje dhe malinje, përfshirë meningiomat, leukemitë dhe limfomat.
SIMPTOMAT DHE DIAGNOSTIKIMI
Pamja klinike e sindromës Rubinstein–Taybi është shumë e ndryshueshme dhe mund të dallojë ndjeshëm nga një pacient te tjetri, por në shumicën e rasteve vërehet përfshirje e shumë sistemeve organike. Tiparet karakteristike kraniofaciale shpesh lejojnë njohjen e hershme klinike të sindromës. Shpesh janë të pranishme edhe:
klinodaktili dhe gishtërinj më të gjerë, veçanërisht gishtat e mëdhenj të duarve dhe këmbëve;
çrregullime të lëvizshmërisë së artikulacioneve, nga hipermobiliteti i theksuar deri te kontrakturat;
hirsutizëm;
defekte kardiake si defekte të septumit interatrial ose interventrikular, ductus arteriosus i hapur, si dhe malformacione më komplekse kongjenitale të zemrës;
ren accesorius (prani e një veshke shtesë) ose çrregullime të tjera renale;
paaftësi intelektuale, zakonisht e lehtë deri e moderuar;
kriza epileptike dhe hipotoní muskulore e gjeneralizuar, që vështirëson zhvillimin motorik në fëmijërinë e hershme;
shtat i shkurtër, i dukshëm që pas lindjes;
zhvillim më i ngadaltë i aftësive kognitive, veçanërisht motorike dhe të të folurit;
veshë të vendosur ulët ose të keqformuar;
ptozë e qepallës;
katarakt;
mikrocefali;
gojë e vogël dhe e ngushtë, hundë prominente me bazë të gjerë;
qerpikë të gjatë, vetulla të trasha dhe të harkuara;
infeksione respiratore të shpeshta;
në disa raste, anestezia mund të jetë e rrezikshme për shkak të distresit respirator dhe/ose ritmit jonormal të zemrës.
Diagnostikimi bazohet në ekzaminimin fizik, analizat laboratorike të gjakut dhe testet gjenetike. Fenotipi tipik, që përfshin karakteristikat tipike kraniofaciale, gishtat të mëdhenj të gjerë, si dhe rritje dhe zhvillim i vonshëm shpesh ngre dyshimin klinik që në periudhën neonatale ose në fëmijërinë e hershme. Por për shkak të variabilitetit klinik, diagnoza përfundimtare kërkon konfirmim gjenetik.
Vlerësimi përfshin ekzaminime shtesë për përfshirjen e sistemeve të ndryshme organike: ekokardiografia për zbulimin e defekteve kardiake, ultratingulli abdominal për vlerësimin e veshkave dhe anomalive të tjera. Ekzaminime oftalmologjike dhe audiologjik përbëjnë gjithashtu një pjesë thelbësore e algoritmit diagnostikues, me qëllim njohje në kohë të crregullimeve në të pamurit dhe të dëgjuarit, që janëtë shpeshta te kjo popullatë. Vlerësimi neurologjik, zhvillimor dhe psikologjik, kontribojnë në vlerësimin e aftësive kognitive dhe motorike.
Diagnostikimi molekular-gjenetik ka një rol qendror dhe fokusohet në identifikimin e varianteve patogjene në gjenet CREBBP dhe EP300. Për këtë qëllim përdoren teknika si MLPA dhe hibridizimi gjenomik krahasues me array (array-CGH), të cilat mundësojnë zbulimin e delecioneve dhe duplikacioneve submikroskopike në rajonin e gjenit CREBBP. Te pacientët te të cilët me këto metoda nuk identifikohet ndonjë ndryshim strukturor, aplikohet sekuencimi i gjeneratës së re (NGS), i cili lejon identifikimin e mutacioneve pikësore dhe insercioneve ose delecioneve të vogla në gjenet CREBBP dhe EP300. Ky qasje e rrit ndjeshëm sensitivitetin diagnostik dhe mundëson një karakterizim gjenetik të saktë të sindromës.
Diagnoza diferenciale e sindromës Rubinstein–Taybi përfshin gjendje të tjera gjenetike që karakterizohen nga paaftësi intelektuale dhe anomali kraniofaciale. Ndër to, veçanërisht të rëndësishme janë sindroma Cornelia de Lange, e cila shquhet për karakteristika të ngjashme faciale dhe vonesë në zhvillim, si dhe sindroma Kabuki, tek e cila hasen tipare faciale karakteristike dhe anomali multisistemike. Sindroma Smith–Lemli–Opitz, si një çrregullim metabolik gjenetik, gjithashtu përfshihet në diagnozën diferenciale për shkak të mbivendosjes së disa karakteristikave fenotipike.
PASOJAT
Pasojat më së shpeshti varen nga ajo se cila pjesë e trupit është e prekur dhe mund të përfshijnë probleme me ushqyerjen tek foshnjat, infeksione të shpeshta dhe të përsëritura të veshit dhe humbje të dëgjimit, probleme me strukturën e zemrës, rrahje jonormale të zemrës, si dhe plagë/cikatrice në lëkurë, si edhe nga koha dhe cilësia e ndërhyrjeve mjekësore dhe rehabilituese të zbatuara. Njohja e hershme e sindromës dhe vendosja e një trajtimi të përshtatshëm multidisiplinar kontribuojnë ndjeshëm në përmirësimin e rezultatit funksional dhe në uljen e rrezikut për komplikacione afatgjata.
Pavarësisht pranisë së paaftësisë intelektuale dhe sfidave kronike shëndetësore, shumica e personave me sindromën Rubinstein–Taybi arrijnë moshën e rritur. Me kujdes të përshtatshëm mjekësor, mbështetje rehabilituese dhe programe arsimore të përshtatura, shumë pacientë mund të zhvillojnë aftësi praktike dhe sociale që u mundësojnë arritjen e një shkalle të caktuar të pavarësisë funksionale dhe një cilësi më të mirë jete. Mbështetja e vazhdueshme nga familja, shërbimet shëndetësore dhe ato sociale mbetet një faktor kyç për përshtatjen afatgjatë dhe integrimin e këtyre personave në komunitet.
TRAJTIMI
Nuk ekziston trajtim specifik për sindromën Rubinstein–Taybi. Menaxhimi kërkon ndjekje afatgjatë nga një ekip multidisiplinar (pediatër, gjenetist klinik, kardiolog, neurolog, nefrolog, ortoped, oftalmolog). Trajtimi është simptomatik dhe synon përmirësimin e kapacitetit funksional, cilësisë së jetës dhe prognozës afatgjatë.
Ndërhyrja e hershme ka një rol kyç, veçanërisht gjatë periudhës së fëmijërisë, dhe përfshin programe rehabilitimi dhe arsimim special për personat me aftësi të kufizuara, programe arsimore të individualizuara të përshtatura sipas aftësive njohëse dhe nevojave të çdo pacienti, si dhe mbështetje psikologjike dhe terapi kognitive-biheviorale. Kjo qasje holistike përbën bazën për një trajtim gjithëpërfshirës dhe efektiv të personave me sindromën Rubinstein–Taybi. Rekomandohet trajtim kirurgjikal për defektet kardiake, çrregullimet e dëgjimit dhe sëmundjet oftalmologjike. Megjithatë, këshillimi gjenetik rekomandohet për të gjitha familjet, pasi rreziku i përsëritjes te prindërit pa mutacion të detektuar është më pak se 1%, ndërsa te një prind i prekur arrin 50%.